设计:对比观察试验。
时间及地点:于2010年1月至2012年1月在兰州大学第一医院脊柱外科完成。
对象:纳入2010年1月至2012年1月兰州大学第一医院脊柱外科收治的需要手术的单纯腰椎退行性变患者60例,年龄40-60岁,男35例,女25例。所有患者均有腰椎滑脱或椎管狭窄,部分患者合并腰椎间盘突出,同时伴有严重的下腰痛及腿痛。按照先后顺序,第1例选为改良组(钉棒系统置入内固定并改良自体骨后路椎间融合),则第2例为对照组(钉棒系统置入内固定并Cage后路椎间融合),第3例为改良组,第4例为对照组,以此类推,每组30例。
纳入标准:①符合单纯腰椎退行性变的诊断标准者。②经过严格的保守治疗后疗效不满意的患者。③对治疗及试验方案知情同意,且得到医院伦理委员会批准者。
排除标准:①合并其他器质性病变的病例。②骨质疏松患者。③既往曾行腰椎手术者。④年龄小于40岁及大于60岁的患者。
材料:应用的内固定物钉棒系统具有良好的生物相容性。
方法:
术前准备:入院常规检查,包括:血常规、术前出凝血、生化、免疫、血型、心电图、胸片。专科影像学检查包括:术前常规摄腰椎正侧位片、CT或MRI检查。
治疗方法:根据术前X射线片及CT片测量出所需要固定椎体节段的前后径及所需要恢复的椎间隙高度选择适当型号的椎间融合器及椎弓根钉备用,术中根据具体情况来选择。两组均采用椎弓根钉-棒系统固定,减压。全身麻醉后取俯卧位,避免腹部受压,采用后正中入路,于失稳节段准确置入椎弓根钉,有滑脱者复位滑脱,撑开椎间隙至正常状态,切断棘间韧带,保留棘上韧带,完整切除相应阶段棘突,切除椎板、黄韧带及部分突间关节,显露硬膜囊及神经根,彻底减压神经根管,神经根要上下移动1 cm为宜。牵开神经根及硬膜囊切开后纵韧带,取出突出椎间盘,用椎间盘铰刀绞除椎间盘组织,用终板刮匙刮除终板至散在性出血为止,要严格掌握椎间隙操作,深度不能超过30 mm。之后,改良组按照术前的设计及术中实际测量,修正之前的棘突(将最厚的部分,厚度2.0-2.5 mm)成长方体备用,将减压过程中咬除的椎板、双侧内面部分关节突及多余的棘突咬成细小颗粒碎骨,冲洗创面后,将碎骨填充于椎间隙,骨锤打压夯实后,将修正好的棘突块后路镶嵌及造盖,打压结实后,深度距椎体后缘3 mm为宜,松开椎弓根钉,行椎间加压后拧紧螺钉固定,再次探查植骨块的位置及稳定性,并术中X射线透视,深度等无误后胶原蛋白覆盖于骨块上,安装横向连接杆,冲洗切口,彻底止血,重建棘上韧带,放置骨科引流管,逐层缝合伤口,术毕。对照组:斜行安放一或两枚填实松质骨的Cage,并位于椎体后缘3 mm为宜,在Cage周围植入自体松质骨,打压结实后,松开椎弓根钉,行椎间加压后拧紧螺钉固定,并术中X射线透视,深度等无误后,安装横向连接杆,冲洗切口,彻底止血,重建棘上韧带,放置骨科引流管,逐层缝合伤口,术毕。其中伴侧弯者,之前予以手术矫正。术中观察2组的手术时间、出血量。
术后处理:术后常规给予预防感染、小剂量激素(甲强龙40 mg)及脱水剂(甘油果糖加甘露醇)减轻神经根水肿、营养神经药物。术后第1天嘱患者开始进行双下肢功能锻炼,1周后开始进行腰背肌功能锻炼。每隔2 d换药,术后12-14 d拆线。
主要观察指标:术中观察记录出血量及手术时间,术后随访时观察有无钉棒断裂、断钉,Cage及植骨块下沉、松动或移位等,询问患者日常生活是否影响、有无不适等。
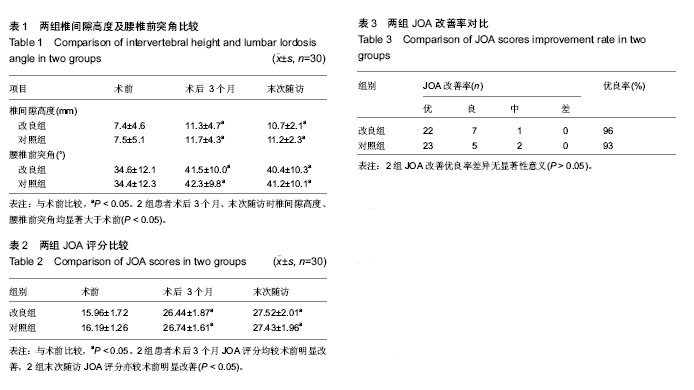
影像学评估:在术后3,6,12个月行腰椎正侧位片检查,并请放射科1名主任医师进行读片,统计2组椎间隙高度及腰椎前凸角的数据。
椎间隙高度的测量值取融合腰椎的前缘高度与后缘高度的平均值。腰椎前凸角的测量采用Cobb法从L1椎体的上终板到L5椎体的下终板之间的夹角。
疗效评估:所有病例均采用JOA评分。
JOA下腰痛系统评分最高为29分,最低0分。包括主观症状9分,客观体征6分,日常生活情况受限14分及膀胱功能。分数越低表明功能障碍越明显。
JOA评分改善率=(术后评分-术前评分)/(29-术前评分)×100%。
JOA改善率:≥75%为优,50%-74%为良,25%-49%为中,<25%为差。
统计学分析:应用SPSS 20.0统计软件进行数据分析,数据间比较采用t 检验及F 检验,P < 0.05为差异有显著性意义。